
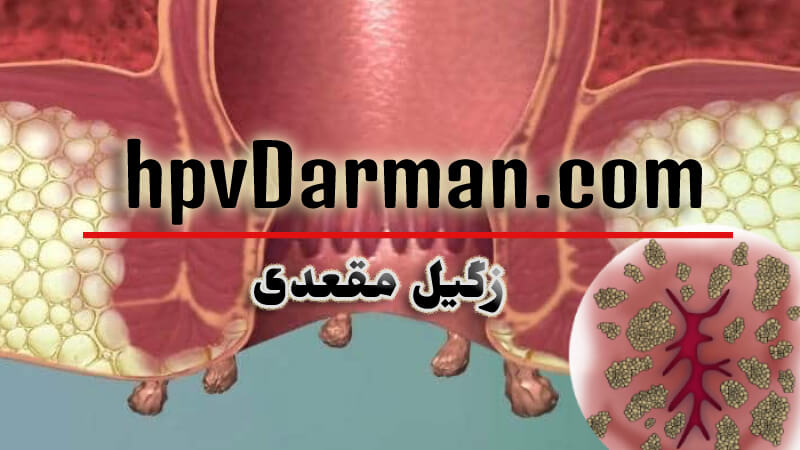
فیستول مقعدی یک تونل کوچک است که بین پوست اطراف مقعد و انتهای مجرای کانال مقعدی ایجاد می شود. برای درمان فیستول مقعدی تا کنون روش های گوناگونی ارائه شده است ولی این عارضه معمولاً با انجام جراحی به روش لیزر فیستول یا جراحی باز (سنتی) به طور قطعی برطرف می شود.
در صورت ابتلا غدد اطراف مقعد به عفونت، فیستول مقعدی ایجاد می شود.
عفونت بوجود آمده در غدد داخلی می تواند باعث ایجاد آبسه مقعدی بین پوست و
دریچه مقعد شود. هنگام تخلیه چرک ناشی از آبسه مقعدی اگر این عفونت به طور
کامل تخلیه نشود، در 90%موارد در بدن فرد منجر به فیستول مقعد می شود. برای
آمار دقیق می توان ذکر کرد یک سوم افرادی که آبسه را پشت سر گذاشته اند،
به فیستول مبتلا شده اند.
اگر متوجه وجود این عارضه مقعدی نشوید یا روش
درمان فیستول مقعدی را پیش نگیرید، رشد توده چرکی بیشتر شده و منجر به
بیماری های روده مانند بیماری کرون می شود.
فیستول ها به طور معمول بین پوست و کانال مقعدی شما ایجاد می شوند. با این حال ، گاهی اوقات می توانند از طریق عضلات مقعد (عضلات اسفنکتر) عبور کنند که این نوع از فیستول ها به عنوان فیستول مقعدی پیچیده شناخته می شوند و درمان آن ها به مراتب دشوارتر است . همانطور که پیشتر ذکر شد این نوع از بیماری به خودی درمان نمیابد و نیازمند جراحی می باشد.

علائم فیستول مقعدی
علائم فیستول مقعدی می تواند شامل موارد زیر باشد:
- ترشحات دهانه فیستول که بر روی پوست قابل مشاهده است.
- دیده شدن چرک یا خون در کانال فیستول
- درد ، ناراحتی و تورم در مقعد و اطراف آن
- اسهال
- تحریک پذیری پوست در اطراف مقعد
این علائم همیشه ناشی از فیستول مقعدی نیستند ، اما اگر آنها را دارید ، به پزشک عمومی مراجعه کنید.

تشخیص فیستول مقعدی
پزشک عمومی در مورد علائم شما سوال می کند و به احتمال بسیار زیاد
شما را معاینه می کند. قسمت هایی که پزشک عمومی آن ها را بررسی می کند شامل
دهانه فیستول مقعدی که قسمتی از پوست را درگیر خود کرده و کانال آنوس می
باشد. در این روش پزشک معمولا انگشت خود را به آرامی داخل مجرای دفع شما می
کند که بتواند نتایج بیشتری از این بررسی به دست بیاورد. همچنین نسخه ای
نوشته و شما را برای آزمایش روده پیش متخصص داخلی می فرستد. در موارد موم
به انجام آزمایش ممکن است شامل اسکن اولتراسوند از مقعد ، با استفاده از
کاوشگر وارد شده در مجرای پشتی ، تصویربرداری مغناطیسی (MRI) یا اسکن
توموگرافی رایانه ای (CT) باشد.
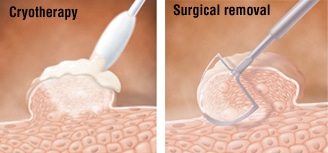
درمان فیستول مقعدی توسط روش های غیر جراحی
تنها درمان غیر جراحی فیستول مقعدی که در حال حاضر استفاده می شود چسب
فیبرین است. روند این روش شامل تزریق چسب به داخل دستگاه فیستول است تا
طرفین کانال را به هم نزدیک تر کرده و از رشد و تولید چرک جلوگیری می کند.
در نهایت سلول های بافت اطراف کانال چرکی به چسب تبدیل شده و دستگاه از بین
می رود.
بسیاری از بیماران ممکن است این روش را ترجیح دهند زیرا روشی
بی خطر و بدون درد است. با این حال ، از تأثیر کمتری نسبت به روش های جراحی
با لیزر و جراحی باز برخوردار است برخی تحقیقات نشان داده اند که اکثر
بیماران تحت درمان با این روش در طی 16 ماه پس از درمان دچار عوارض یا عود
مجدد می شوند.
درمان فیستول مقعدی با روش های جراحی
هدف از انتخاب درمان فیستول مقعدی با روش جراحی بهبود فیستول بدون
آسیب رساندن به عضلات اسفنکتر مقعد است. زیرا چنین آسیب هایی می تواند در
آینده منجر به عوارضی مانند بی اختیاری روده شود. این روش به طور معمول تحت
بیهوشی عمومی انجام می شود ، زیرا بیهوشی موضعی ممکن است در بعضی از
بیماران مناسب نباشد.
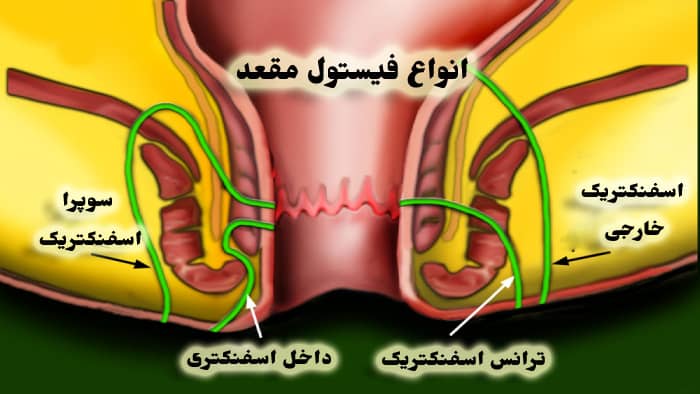
قبل از انجام عمل جراحی بر روی فیستول مقعد ، همانطور که ذکر شد تعیین نوع فیستول ضرورت دارد. انواع مختلف:
- سطحی
- بین اسفنکتری
- ترانسفنکریک (داخل اسفنکتر)
- فیستول های رکتو واژن
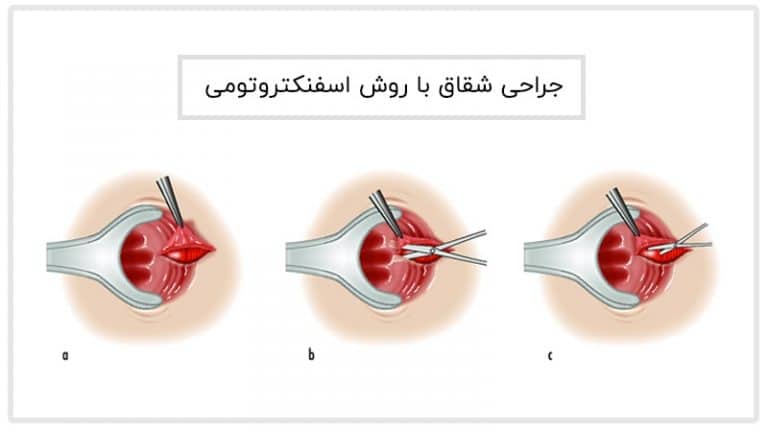
تکنیک جراحی فیستولوتومی
رایج ترین و موثرترین روش جراحی فیستول مقعد در حالت ابتدایی،
فیستولوتومی است که تقریباً درصد زیادی از بیماران این روش را انتخاب می
کنند.
در این روش برشی در تمام طول فیستول ، از داخل به دهانه خارجی آن
ایجاد می شود تا بتوان به طور کامل چرک داخل کانال را تخلیه کرد. برای
دسترسی به فیستولی که از تمام جهات بسته می باشد ، ممکن است لازم باشد قسمت
کوچکی از اسفنکتر مقعدی بریده شود.
در ادامه این روش زخم طی 4-8 هفته باز مانده و این ناحیه بهبود می یابد.
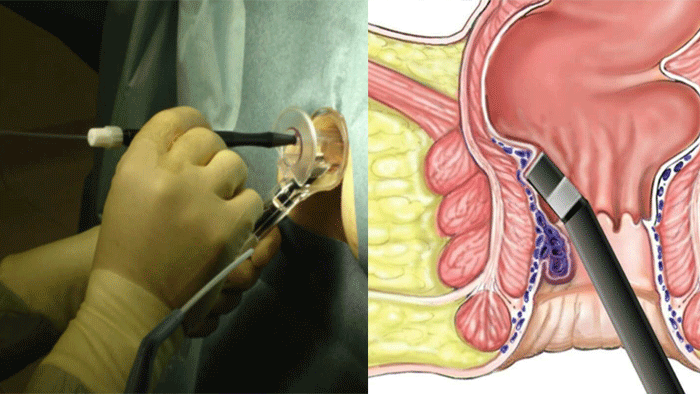
تکنیک جراحی ستون Seton
نخ ستون Seton یک قطعه از نخ جراحی است که در دستگاه فیستول باقی می ماند تا پس از چند هفته به بهبودی فیستول کمک کند. انتهای این نخ را از طریق مقعد بیرون آورده و می بندند تا به داخل کانال کشیده نشود. متذکر می شویم روش های دیگر برای بیمارانی که به دلیل درگیری عضلات اسفنكتر مقعد ، در معرض خطر بی اختیاری روده هستند ، گزینه های خوبی می باشند. در انجام این روش پزشک در هر جلسه مراجعه مقداری از نخ را به بیرون می کشد تا چرک فیستول را تخلیه کند. عمل بیرون کشیدن نخ تا درمان کامل ادامه دارد.
روش جراحی با لیزر
درمان فیستول مقعدی با لیزر یکی از امن ترین روش ها برای جلوگیری از
آسیب رسیدن به عضله اسفنکتر مقعد و بازگشت مجدد بیماری می باشد. در این
روش که توسط اشعه لیزر انجام می گیرد، پزشک در ابتدا مسیر توده را از روی
پوست مشخص کرده و سپس در جهت از بین بردن آن اقدام می کند. روش لیزر در
کمتر از یک ساعت و بدون هیچ گونه عوارضی انجام می پذیرد به همین دلیل
انتخاب 90% بیماران برای درمان فیستول می باشد. به علاوه پرتوهای لیزر ریشه
های این بیماری را خشک کرده و احتمال بازگشت آن را غیر ممکن می کنند.
روش جراحی فلپ پیشرفته
این روش بیشتر برای فیستول هایی که به مرحله پیشرفته رسیده اند، یا برای بیمارانی که در معرض خطر بی اختیاری روده هستند ، به کار برده می شود. روش فلپ در 50% بیماران روش پاسخ دهی مثبت دارد مگر اینکه در استفاده از سیگار افراط کنید یا مبتلا به کرون باشید.
تکنیک جراحی لیفت LIFT
بستن روش دستگاه فیستول با روش لیفت (LIFT) یک روش جدید و امیدوار کننده برای درمان فیستول هایی است که از اسفنکترهای مقعدی عبور می کنند.
روش جراحی پلاگین بیوپروتستیک Bioprosthetic
پلاگین بیوپروتستیک بافتی حیوانی می باشد و می توان از آن برای پر کردن
دهانه داخلی فیستول استفاده کرد. پس از این روش فیستول با بخیه در جای خود
نگه داشته می شود. از آنجا که به طور کامل دهانه را آب بندی نمی کند، باعث
می شود تا فیستول تخلیه شود. در نهایت ، بافت جدید در اطراف و داخل پلاگین
رشد می کند و مجرا بسته می شود.
این روش با خطر عوارضی مانند درد ، تشکیل آبسه یا جابجایی پلاگین همراه است.
منبع: لیزر هموروئید










![[عکس: internal-hemoroid.jpg]](https://cliniczarei.com/wp-content/uploads/20/12/internal-hemoroid.jpg)




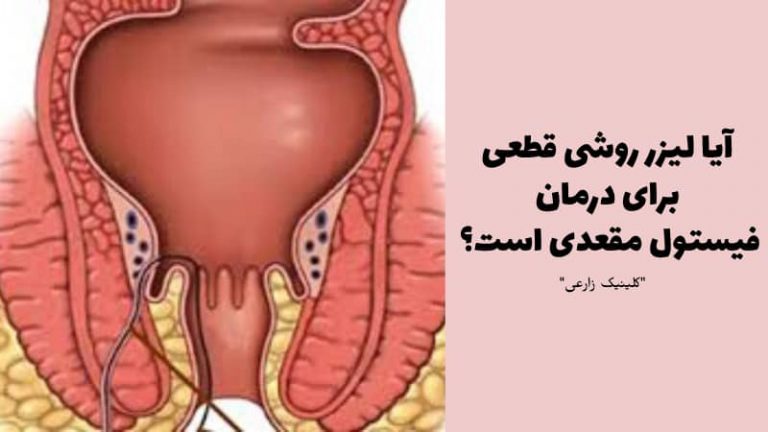
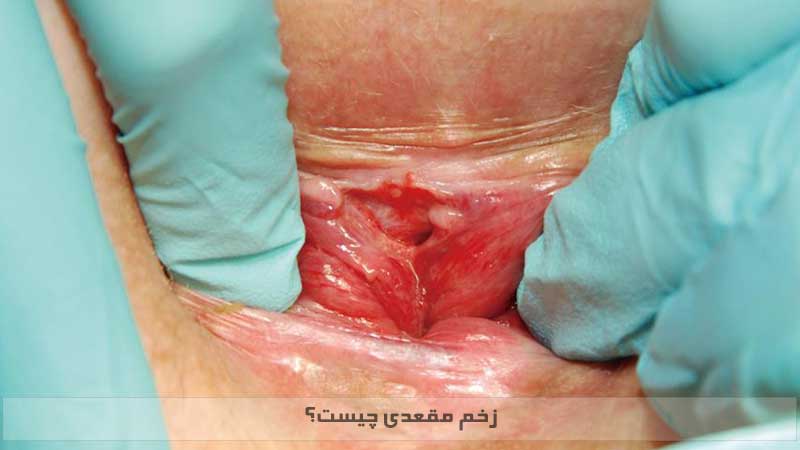

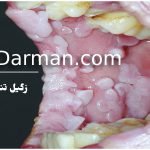
![[عکس: rectum-fistula.jpg]](https://hpvdarman.com/wp-content/uploads/2021/04/rectum-fistula.jpg) عکس فیستول مقعدی
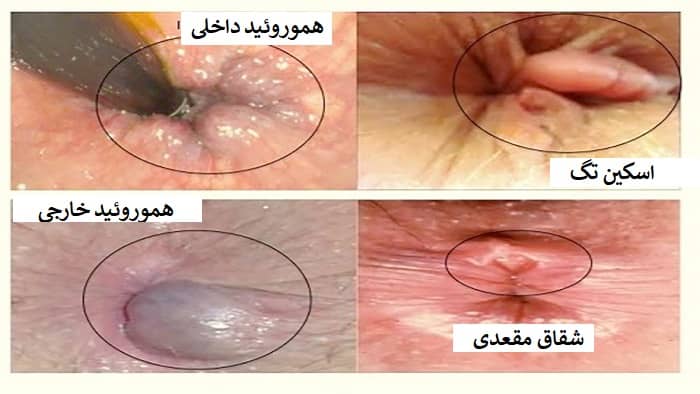
عکس فیستول مقعدی![[عکس: laser-fistula.jpg]](https://hpvdarman.com/wp-content/uploads/2021/04/laser-fistula.jpg)

درباره این سایت